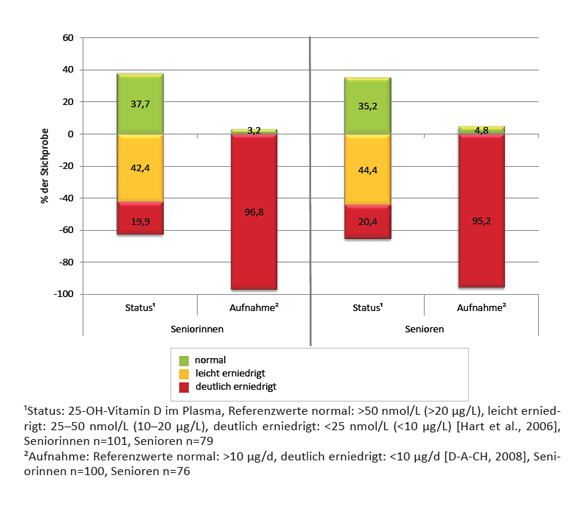
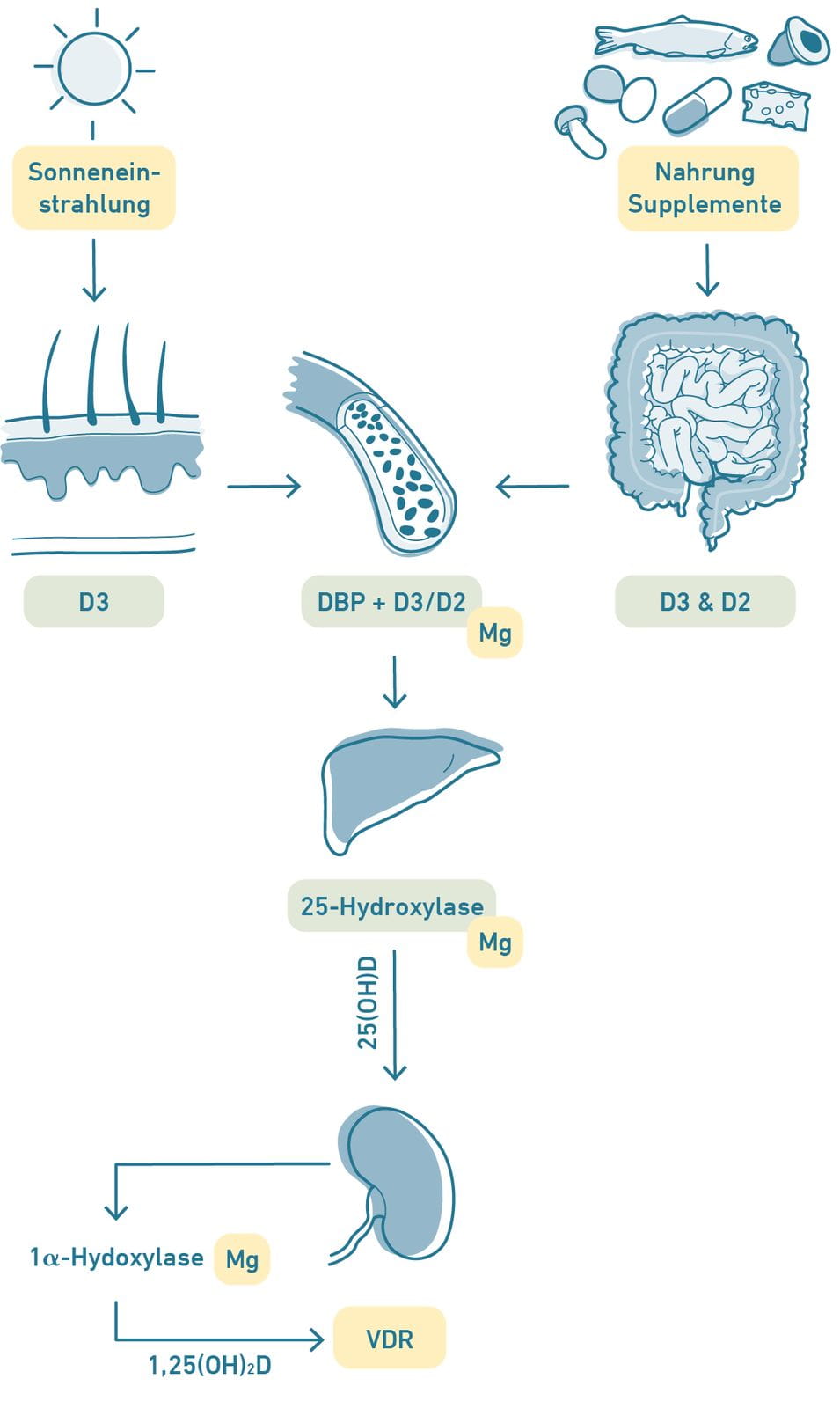
|
1 Hahn, A. et al. Ernährung. Physiologische Grundlagen, Prävention, Therapie. 2006.
2 Lappe, J. M. et al. 2007. Vitamin D and calcium supplementation reduces cancer risk. Am J Clin Nutr. 85:1586–1591.
3 Holick, M. F. 1995. Environmental factors that influence the cutaneous production of vitamin D. Am J Clin Nutr. 61(3 Suppl):638S–645S.
4 Grant, W. B., Holick, M. F. 2005. Benefits and Requirements of Vitamin D for Optimal Health: A Review. Altern Med Rev. 10(2):94–111.
5 Max Rubner Institut. Nationale Verzehrsstudie II. Bundesministerium für Ernährung, Landwirtschaft und Verbraucherschutz Deutschland, 2008.
6 Nelson, M. L. et al. 2009. Supplements of 20 microg/d cholecalciferol optimized serum 25-hydroxyvitamin D concentrations in 80 % of premenopausal women in winter. J Nutr. 139(3):540-6. doi: 10.3945/jn.108.096180.
7 Holick, M. F. 2004. Sunlight and vitamin D for bone health and prevention of autoimmune diseases, cancers, and cardiovascular disease. Am J Clin Nutr. 80(6 Suppl):1678S-88S.
8 Gröber, U. 2010. Vitamin D3, ein altes Vitamin im neuen Licht. Medizinische Monatsschrift für Pharmazeuten. 33(10): 376-83.
9 Sinnißbichler, T., Viebahn, I. Vitamin D gesucht – Defizite gefunden. Biogena Studie 2011.
10 Hyppönen, E. et al. 2001. Inake of vitamin D and risk of type 1 diabetes: a birth cohort study. Lancet. 358: 1500-3.
11 Gröber, U. Orthomolekulare Medizin: Ein Leitfaden für Apotheker und Ärzte, 3. unveränderte Auflage. Stuttgart: WVG Wissenschaftliche Verlagsgesellschaft Stuttgart, 2008.
12 Borissova, A. M. et al. 2003. The effect of vitamin D3 on insulin secretion and peripheral insulin sensitivity in type 2 diabetic patients. Int J Clin Pract. 57(4):258-61.
13 Aggarwal, A., Kállay, E. 2016. Cross Talk between the Calcium-Sensing Receptor and the Vitamin D System in Prevention of Cancer. Front Physiol. 7:451. doi: 10.3389/fphys.2016.00451.
14 Guyton, K. Z. et al. 2001. Cancer chemoprevention using natural vitamin D und synthetic analogs. Ann Rev Pharmacol Toxicol. 41:421-42.
15 Lowe, L. C. et al. 2005. Plasma 25-hydroxy vitamin D concentrations, vitamin D receptor genotype and breast cancer risk in a UK Caucasian population. Eur J Cancer. 41:1164-9. doi: 10.1016/j.ejca.2005.01.017.
16 Mitri, J., Pittas, A. G. 2014. Vitamin D and Diabetes. Endocrinology and Metabolism Clinics of North America. 43(1), 205–232
17 Pilz, S. et al. 2008. Association of vitamin D deficiency with heart failure and sudden cardiac death in a large cross-sectional study of patients referred for coronary angiography. J Clin Endocrin Metab. 93:3927-35. doi: 10.1210/jc.2008-0784.
18 Dobnig, H. et al. 2008. Independent association of low serum 25-hydroxyvitamin D and 1,25-dihydroxy vitamin D levels with all-cause and cardiovascular mortality. Arch Intern Med. 168:1340-9. doi: 10.1001/archinte.168.12.1340.
19 Aloia, J. F., Li-Ng, M. 2008. Epidemic influenza and vitamin D (letter). Epidemiol Infect. 135:1095-6.
20 Sundaram, M. E., Coleman, L. A. 2012. Vitamin D and Influenza. Advances in Nutrition: An International Review Journal. 3(4): 517-525. doi: 10.3945/an.112.002162.
21 Raghuwanshi, A. et al. 2008. Vitamin D and multiple sclerosis. J Cell Biochem. 105(2):338-43. doi: 10.1002/jcb.21858.
22 Smolders, J. et al. 2008. Vitamin D as an immune modulator in multiple sclerosis. A Review. J Neuroimmunol. 194(1-2):7–17.
23 Kragt, J. J. et al. 2009. Higher levels of 25-hydroxyvitamin D are associated with lower incidence of multiple sclerosis only in women. Mult Scler. 15(1): 9–15.
24 Lemke, D. 2011. Wirkung von Vitamin D auf Nerven und Gehirn. Vitamin D Update an der Charité, Berlin April 2011.
25 Xie, F. et al. 2022. Effect of vitamin D supplementation on the incidience and prognosis of depression: An updated meta-analysis based on randomized controlled trials. Front Public Health. 10:903547.
26 Cranney, A. et al. 2007. Effectiveness and safety of vitamin D in relation to bone health. Evid Rep Technol Assess. (158):1–235.
27 Dobnig, H. 2011. Wirkung von Vitamin D auf Muskulatur und Fitness. Vitamin D Update an der Charité, Berlin April 2011.
28 Krause, R. 2011. Vitamin D und Niere. Vitamin D Update an der Charité, Berlin April 2011.
29 Richards, J. B. et al. 2007. Higher serum vitamin D concentrations are associated with longer leuocyte telomere lengh in women. Am J Clin Nutr. 86:1420-5. doi:
30 Navale, S. S. et al. 2022. Vitamin D and brain health: an oberservational and Mendelian randomization study. Am J Clin Nutr. nqac107. oi: 10.1093/ajcn/nqac107.
31 Gröber, U. Arzneimittel und Mikronährstoffe: Medikationsorientierte Supplementierung, 3. aktualisierte und erweiterte Auflage. Stuttgart: WVG Wissenschaftliche Verlagsgesellschaft Stuttgart, 2014.
32 Salamone, L.M. et al. 1996. The association between vitamin D receptor gene polymorphisms and bone mineral density at the spine, hip and whole-body in premenopausal women. Osteoporos Int. 6(1):63-8.
33 Zhang, Q. et al. 2017. Dietary chromium restriction of pregnant mice changes the methylation status of hepatic genes involved with insulin signaling in adult male offspring. PLoS One. 12:e0169889.
34 Zhang, H. et al. 2014. Maternal vitamin D deficiency during pregnancy results in insulin resistance in rat offspring, which is associated with inflammation and Iκbα methylation. Diabetologia. 57:2165-2172.
Referenzen Interaktionen
1 Stargrove, M. B. et al. Herb, Nutrient and Drug Interactions: Clinical Implications and Therapeutic Strategies, 1. Auflage. St. Louis, Missouri: Elsevier Health Sciences, 2008.
2 Gröber, U. Mikronährstoffe: Metabolic Tuning –Prävention –Therapie, 3. Auflage. Stuttgart: WVG Wissenschaftliche Verlagsgesellschaft Stuttgart, 2011.
3 Gröber, U. Arzneimittel und Mikronährstoffe: Medikationsorientierte Supplementierung, 3. aktualisierte und erweiterte Auflage. Stuttgart: WVG Wissenschaftliche Verlagsgesellschaft Stuttgart, 2014.
|